Wenn Ihre „Akne“ nicht auf herkömmliche Behandlungen anspricht, könnten Sie es mit Fungal-Akne zu tun haben. Diese häufig fehldiagnostizierte Erkrankung erfordert einen völlig anderen Ansatz als bakterielle Akne – und die Verwendung falscher Produkte kann sie sogar noch verschlimmern.
Was ist Fungal-Akne?
Fungal-Akne ist eigentlich gar keine Akne. Ihr medizinischer Name ist Pityrosporum-Follikulitis oder Malassezia-Follikulitis. Es handelt sich um eine Pilzinfektion der Haarfollikel, die durch eine Überwucherung von Hefepilzen verursacht wird, die natürlicherweise auf der Haut eines jeden Menschen leben.
Im Gegensatz zu bakterieller Akne (Acne vulgaris), die durch Bakterien verursacht wird, die die Poren verstopfen, tritt Fungal-Akne auf, wenn Malassezia-Hefepilze übermäßig wuchern und die Haarfollikel infizieren.
Fungal-Akne vs. normale Akne: Hauptunterschiede
| Merkmal | Fungal-Akne | Bakterielle Akne |
|---|---|---|
| Aussehen | Gleichmäßige kleine Erhebungen | Unterschiedliche Größen |
| Ort | Stirn, Brust, Rücken | T-Zone, Wangen, Kinn |
| Beschaffenheit | Juckend | Meist nicht juckend |
| Whiteheads | Selten | Häufig |
| Mitesser | Nie | Häufig |
| Reaktion auf Antibiotika | Verschlechtert sich | Verbessert sich |
Was verursacht Fungal-Akne?
Malassezia-Hefepilze ernähren sich von Ölen und Fettsäuren. Wenn die Bedingungen das Hefewachstum begünstigen, vermehren sie sich schnell und verursachen Infektionen. Häufige Auslöser sind:
1. Übermäßiges Schwitzen
Warme, feuchte Umgebungen sind ideal für Hefepilze. Sportler, Fitnessstudiobesucher und Menschen in feuchtem Klima sind anfälliger.
2. Anwendung von Antibiotika
Antibiotika töten Bakterien ab – auch die guten Bakterien, die Hefepilze in Schach halten. Dies ermöglicht Malassezia ein übermäßiges Wachstum.
3. Okklusive Produkte
Schwere Öle und Produkte, die Feuchtigkeit auf der Haut einschließen, bilden einen Nährboden für Hefepilze. Viele beliebte Inhaltsstoffe in Hautpflegeprodukten nähren Malassezia.
4. Geschwächtes Immunsystem
Zustände, die die Immunität schwächen, können ein übermäßiges Wachstum von Hefepilzen ermöglichen.
5. Enge, nicht atmungsaktive Kleidung
Synthetische Stoffe, die den Schweiß auf der Haut einschließen, fördern das Pilzwachstum, insbesondere an Brust und Rücken.
6. Ernährung mit viel Zucker und einfachen Kohlenhydraten
Hefepilze ernähren sich von Zucker. Eine Ernährung mit hohem glykämischem Index kann zum übermäßigen Wachstum beitragen.
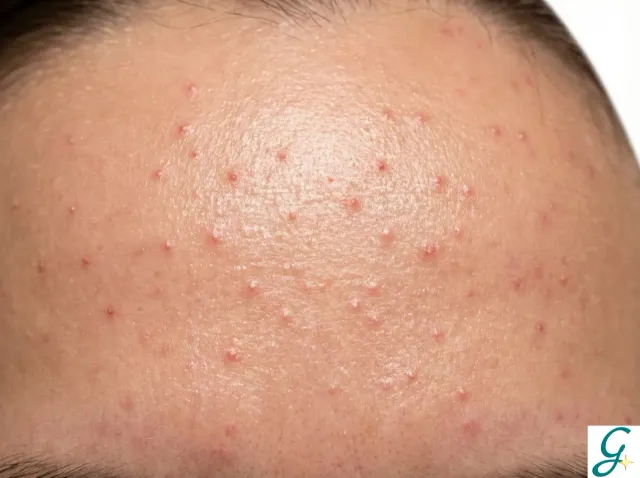
Wie man Fungal-Akne im Gesicht erkennt
Fungal-Akne auf der Stirn ist extrem häufig. So erkennen Sie sie:
Anzeichen für Fungal-Akne:
- Kleine, gleichmäßige Erhebungen (1-2 mm), die fast identisch aussehen
- Ansammlungen von Unebenheiten, oft an der Stirn, am Haaransatz oder an den Schläfen
- Juckreiz oder Kribbeln
- Spricht nicht auf Benzoylperoxid oder Salicylsäure an
- Verschlechtert sich bei schweren Feuchtigkeitscremes oder Ölen
- Tritt nach Antibiotika-Anwendung oder vermehrtem Schwitzen auf
Anzeichen, dass es KEINE Fungal-Akne ist:
- Unebenheiten variieren in der Größe
- Vorhandensein von Mitessern
- Tiefe, schmerzhafte Zysten
- Spricht auf herkömmliche Aknebehandlungen an
Wie man Fungal-Akne loswird
Schritt 1: Den Hefepilz nicht mehr nähren
Viele Hautpflegeprodukte enthalten Inhaltsstoffe, von denen sich Malassezia ernährt. Vermeiden Sie:
- Fettsäuren (Laurin-, Myristin-, Palmitin-, Stearin-, Ölsäure)
- Fermentierte Inhaltsstoffe
- Die meisten Öle (Kokosnuss-, Oliven-, Jojobaöl)
- Fettalkohole in einigen Fällen
- Ester (Isopropylmyristat usw.)
Sichere Inhaltsstoffe:
- Squalan (nicht Squalen)
- MCT-Öl (nur C8/C10)
- Mineralöl
- Hyaluronsäure
- Niacinamid
- Glycerin
- Salicylsäure
Schritt 2: Antimykotische Behandlungen anwenden
Rezeptfreie Optionen:
- Ketoconazol-Shampoo (Nizoral) — Vor dem Ausspülen 5-10 Minuten lang als Maske auftragen. 2-3 Mal pro Woche anwenden.
- Zink-Pyrithion-Seife — Antimykotisch und antibakteriell. Als Gesichtswaschmittel verwenden.
- Schwefel-Behandlungen — Antimykotisch und austrocknend. Gut zur punktuellen Behandlung.
- Selensulfid-Shampoo — Ähnlich wie Ketoconazol, als Kurzzeitmaske verwenden.
Verschreibungspflichtige Optionen:
- Orale Antimykotika (Fluconazol, Itraconazol)
- Rezeptpflichtige topische Antimykotika
Schritt 3: Passen Sie Ihre Routine an
Minimale, Fungal-Akne-sichere Routine:
- Reiniger: Sanfte, Fungal-Akne-sichere Formel
- Behandlung: Antimykotisch (Ketoconazol oder Zink-Pyrithion)
- Feuchtigkeitscreme: Fungal-Akne-sicher (Inhaltsstoffe prüfen)
- Sonnenschutz: Mineralischer Sonnenschutz ohne problematische Inhaltsstoffe
Beste Produkte für Fungal-Akne im Gesicht
Achten Sie beim Kauf von Fungal-Akne-sicheren Produkten immer auf die Inhaltsstoffe und gleichen Sie diese mit einer Malassezia-sicheren Datenbank ab. Hier sind Produktkategorien, auf die Sie sich konzentrieren sollten:
Reiniger
Suchen Sie nach einfachen, sanften Formeln ohne Fettsäuren oder Öle.
Behandlungen
- Ketoconazol 2% (Nizoral)
- Zink-Pyrithion-Reiniger
- Schwefel-Punktbehandlungen
- Azelainsäure (antimykotische Eigenschaften)
Feuchtigkeitscremes
- Gel-Feuchtigkeitscremes mit Hyaluronsäure
- Produkte auf Squalan-Basis
- Cremes auf Harnstoff-Basis
Sonnenschutzmittel
- Mineralische/physikalische Sonnenschutzmittel (Zinkoxid, Titandioxid)
- Suchen Sie nach Fungal-Akne-sicheren Formeln
Lebensstiländerungen bei Fungal-Akne
Sofort nach dem Schwitzen duschen
Lassen Sie den Schweiß nicht auf der Haut sitzen. Duschen Sie und wechseln Sie die Kleidung so bald wie möglich nach dem Sport.
Atmungsaktive Stoffe tragen
Wählen Sie Baumwolle und feuchtigkeitsableitende Materialien anstelle von synthetischen Stoffen.
Kopfkissenbezüge häufig wechseln
Waschen Sie Kopfkissenbezüge 1-2 Mal pro Woche, um eine Hefepilzansammlung zu verhindern.
Überdenken Sie Ihre Ernährung
Die Reduzierung von Zucker und einfachen Kohlenhydraten kann helfen, das übermäßige Wachstum von Hefepilzen zu kontrollieren.
Stress bewältigen
Stress schwächt die Immunität und kann Schübe auslösen.
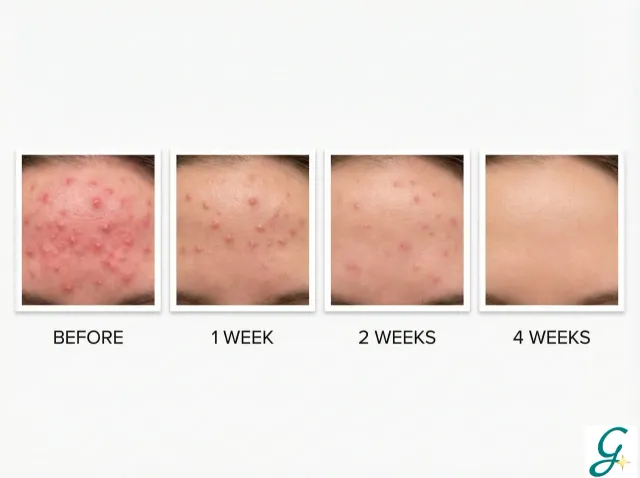
Wie lange dauert es, bis Fungal-Akne verschwindet?
Bei konsequenter Behandlung:
- 1-2 Wochen: Spürbare Verbesserung
- 4-6 Wochen: Deutliche Besserung
- Dauerhaft: Pflege zur Vorbeugung von Rückfällen
Fungal-Akne kann zurückkehren, wenn Sie die antimykotischen Behandlungen abbrechen oder problematische Produkte wieder einführen.
Häufige Fehler bei der Behandlung von Fungal-Akne
- Verwendung herkömmlicher Akne-Produkte — Benzoylperoxid und die meisten Akne-Behandlungen wirken nicht bei Fungal-Akne
- Auftragen schwerer Feuchtigkeitscremes — Viele Feuchtigkeitscremes nähren Malassezia
- Nicht alle Inhaltsstoffe prüfen — Ein einziger problematischer Inhaltsstoff kann Ihre Routine sabotieren
- Zu früher Abbruch der Behandlung — Hefepilze können schnell zurückkehren
- Übermäßige Reinigung — Das Entziehen der Barriere schädigt die Haut und verschlimmert den Zustand
Wann man einen Dermatologen aufsuchen sollte
Konsultieren Sie einen Dermatologen, wenn:
- Rezeptfreie Behandlungen nach 4-6 Wochen nicht wirken
- Sie unsicher sind, ob es sich um Fungal-Akne handelt
- Der Zustand schwerwiegend ist oder sich ausbreitet
- Sie eine rezeptpflichtige Behandlung benötigen
Ein Dermatologe kann eine Hautabschabung durchführen, um Malassezia zu bestätigen und bei Bedarf orale Antimykotika verschreiben.
Häufig gestellte Fragen
Wie erkenne ich, ob ich Fungal-Akne oder normale Akne habe?
Fungal-Akne erscheint als gleichmäßige, kleine Erhebungen (1-2 mm), die fast identisch aussehen und oft jucken. Normale bakterielle Akne hat unterschiedlich große Erhebungen, umfasst Mitesser und Whiteheads und juckt normalerweise nicht. Fungal-Akne spricht nicht auf herkömmliche Aknebehandlungen an und kann sich durch Antibiotika verschlechtern.
Was tötet Fungal-Akne schnell ab?
Zu den schnellsten Behandlungen gehören Ketoconazol 2% (Nizoral-Shampoo als Gesichtsmaske für 5-10 Minuten), Zink-Pyrithion-Seife und Schwefel-Behandlungen. Die meisten Menschen sehen innerhalb von 1-2 Wochen nach konsequenter antimykotischer Behandlung eine spürbare Verbesserung.
Kann ich Fungal-Akne ausdrücken?
Nein, Sie sollten Fungal-Akne nicht ausdrücken. Im Gegensatz zu bakterieller Akne enthalten die Erhebungen bei Fungal-Akne keinen Eiter, der extrahiert werden kann. Der Versuch, sie auszudrücken, kann die Haut schädigen, die Infektion verbreiten und Narben verursachen. Verwenden Sie stattdessen antimykotische Behandlungen.
Welche Inhaltsstoffe sollte ich bei Fungal-Akne vermeiden?
Vermeiden Sie Fettsäuren (Laurin-, Myristin-, Palmitin-, Stearin-, Ölsäure), die meisten Öle (Kokosnuss-, Oliven-, Jojobaöl), fermentierte Inhaltsstoffe, Fettalkohole und Ester wie Isopropylmyristat. Diese Inhaltsstoffe nähren den Malassezia-Hefepilz.
Ist Fungal-Akne ansteckend?
Nein, Fungal-Akne ist nicht ansteckend. Malassezia-Hefepilze leben natürlicherweise auf der Haut eines jeden Menschen. Fungal-Akne tritt auf, wenn dieser Hefepilz aufgrund von Faktoren wie übermäßigem Schwitzen, Antibiotika-Anwendung oder okklusiven Produkten übermäßig wächst – nicht durch Kontakt mit anderen.
Warum kommt meine Fungal-Akne immer wieder?
Fungal-Akne tritt erneut auf, wenn Sie die antimykotischen Behandlungen abbrechen, Produkte mit Inhaltsstoffen wieder einführen, die Malassezia nähren, oder zu Gewohnheiten zurückkehren, die das Hefewachstum fördern (wie nicht Duschen nach dem Schwitzen). Eine dauerhafte Pflege mit Fungal-Akne-sicheren Produkten ist unerlässlich.
Verfolgen Sie Ihre Fungal-Akne-Behandlung
Die Beseitigung von Fungal-Akne erfordert Beständigkeit und eine sorgfältige Produktauswahl. Das Tracking Ihrer Routine hilft Ihnen:
- Zu identifizieren, welche Produkte Schübe auslösen
- Den Fortschritt im Laufe der Zeit zu überwachen
- Konsequent bei antimykotischen Behandlungen zu bleiben
- Zu dokumentieren, was für Ihre Haut funktioniert
Glimmer hilft Ihnen, Produkte zu protokollieren, die Reaktion Ihrer Haut zu verfolgen und die konsequente Routine beizubehalten, die erforderlich ist, um Fungal-Akne endgültig zu beseitigen.
Quellen
- Rubenstein, R. M., & Malerich, S. A. (2014). "Malassezia (Pityrosporum) Folliculitis." Journal of Clinical and Aesthetic Dermatology, 7(3), 37-41.
- Saunte, D. M. L., et al. (2020). "Malassezia-Associated Skin Diseases, the Use of Diagnostics and Treatment." Frontiers in Cellular and Infection Microbiology, 10, 112.
- Gupta, A. K., & Bluhm, R. (2004). "Seborrheic dermatitis." Journal of the European Academy of Dermatology and Venereology, 18(1), 13-26.
